Das Wichtigste
Niereninsuffizienz bedeutet Nierenfunktionsstörung, d. h. Störung der Ausscheidung von „kompetentem Urin“. Die retinierten Giftstoffe sammeln sich im Körper an und führen zu zu schwerwiegenden Symptomen bis hin zu einer Hirnschädigung und einem Koma (Coma uraemicum). Die Diagnostik hat vielfältige Ursachen zu berücksichtigen. Die häufigsten sind eine Abflussstörung des Urins (postrenal), eine Nierenerkrankung (renal) und eine mangelhafte Durchblutung, z. B. im Rahmen einer Gefäßverengung durch Arteriosklerose oder durch Flüssigkeitsmangel (prärenal). Oft ist eine Niereninsuffizienz mit hohem Blutdruck (Hypertonie) verbunden. Die Diagnostik beinhaltet Laborwerte (Nierenwerte) und eine bildgebende Untersuchung der Nieren (z. B. eine Ultraschalluntersuchung). Je nach Ursache gestaltet sich die Therapie unterschiedlich. Bei einer Urämie gehören Nierenersatzverfahren (z. B. Dialyse) zu den ersten Maßnahmen.
Definition
Niereninsuffizienz bedeutet unzureichende Ausscheidungsfunktion der Nieren mit Anstieg der Retentionsparameter (Harnstoff und Kreatinin) im Blut. Es wird die „kompensierte Niereninsuffizienz“ mit noch normalen Nierenwerten aber schon eingeschränkter Creatinin-Clearance von der „dekompensierten Niereninsuffizienz“ mit erhöhten Nierenwerten im Blut unterschieden. 1
Ursachen
Prärenale Ursachen
- Prärenales Nierenversagen: die Nieren reduzieren die Urinausscheidung
- bei Flüssigkeitsmangel im Körper, z. B. bei mangelhafter Flüssigkeitsaufnahme, häufig bei alten und schwachen Menschen,
- bei zu niedrigem Blutdruck, z. B. bei großem Blutverlust, oder
- bei zu geringem zentral wirksamem Kreislaufvolumen, z. B. bei dekompensierter Leberzirrhose mit Aszites.
Renale Ursachen
- Glomerulopathien (Beeinträchtigung der Filtration des Primärharns)
- Nierenentzündung (Nephritis)
- Glomerulonephritis verschiedener Genese,
- Chronische tubulointerstitielle Nephritis,
- chronische Pyelonephritis,
- Glomeruläre Schädigung ohne mikroskopische Entzündungszeichen z. B. Minimal Change GN, Glomerulosklerose bei Hypertonie oder bei Diabetes mellitus (Kimmelstiel-Wilson),
- chronische medikamentöse Nierenschädigung (z. B. durch Schmerzmittel: Analgetikanephropathie)
- Kontrastmittelnephropathie, 2
- metabolische interstitielle Nephropathie, z. B. Uratnephropathie (siehe auch unter Gicht) oder Oxalatnephropathie,
- Nierenfunktionsstörung bei fortgeschrittenen Leberkrankheiten 3 inkl. hepatorenales Syndrom 4,
- paraneoplastische Nierenfunktionsstörung 5, Nierenfunktionsstörung beim multiplen Myelom 6 7,
- Amyloidose der Nieren 8
- angeborene Nephropathien, z. B. Zystennieren, Alport-Syndrom.
Postrenale Ursachen
Harnwegsobstruktion: Eine Verengung oder ein Verschluss der ableitenden Harnwege führt zu einem Rückstau des Harns in die Nieren. Es kommt zur Harnstauungsniere. Sie entsteht z. B. durch einen Tumor oder einen Stein (Konkrement, Nierenstein) oder durch die seltene retroperitoneale Fibrose (Morbus Ormond).
→ Die Nieren – Anatomie und Funktion
Ausprägung
„Kompensierte Retention“
die Kreatinin-Clearance ist vermindert, aber das Serum-Kreatinin liegt noch im Normbereich. Erst wenn die Nierenfunktion über 50% eingeschränkt ist, steigen die Nierenwerte an.
Niereninsuffizienz
Sie ist erkennbar an erhöhten Nierenwerten (Kreatinin). Eigene klinische Zeichen fehlen lange Zeit.
Urämie:
Erst bei stark erhöhten Werten für Kreatinin und Harnstoff mit Störung des Wasserhaushalts (Ödeme), der Elektrolyte im Blut (meist Hyperkaliämie und Hyponatriämie) kommt es zu einer klinischen Symptomatik: es treten vor allem Übelkeit und Erbrechen, Enzephalopathie (z. B. Somnolenz), urämischer Geruch, urämische Perikarditis (Perikardreiben!) und Pleuraergüssen), Muskelkrämpfe, Hypertonie und Herzinsuffizienz (mitbedingt durch Überwässerung, Hypervolämie) und Juckreiz (Pruritus) auf.
Renale Anämie
Hämoglobinwerte unter 12,5 g/l (Männer) bzw. 11,5 g/l ((Frauen), zudem Nachweis eines Mangels an Erythropoetin (siehe dazu hier).
Herzinsuffizienz und Hypertonie
Die Niereninsuffizienz ist häufig verbunden mit einer Hypertonie und einer Spätschädigung des Herzens mit Herzinsuffizienz. Häufig ist ein Diabetes mellitus eine gemeinsame Ursache. Eine Herzinsuffizienz bei einer Urämie kann auch durch retinierte Toxine bedingt sein.
Eine hypertone Nephropathie kann einerseits die Ursache einer Niereninsuffizienz sein; sie kann andererseits auch die Folge der Nierenkrankheit darstellen.
Diagnostik
Wichtige diagnostische Hinweise geben folgende Untersuchungsmethoden:
Laborwerte:
- Nierenwerte (Kreatinin, Harnstoff, Kreatinin-Clearance (insbesondere zur Erfassung einer kompensierten Retention), Cystatin C),
- Blutbild (renale Anämie?), ggf. Erythropoetin (Klärung einer Anämie),
- Urinbefund:
- Bakterien (deuten zusammen mit anderen Parametern auf eine Infektion),
- Eiweiß (deutet auf eine Infektion, bei großer Proteinurie auf eine glomeruläre Erkrankung),
- Urin-pH (Alkalisierung deutet auf eine Infektion),
- Nitrit (deutet auf bakterielle Infektion),
- Erythrozyten (deuten auf Infektion oder in Form von dysmorphen Erythrozyten mit Blebs auf eine Erkrankung der Glomerula),
- Leukozyten (deuten auf eine Infektion),
- Elektrolyte: eine Dysbalance kann z. B. zu schwer wiegenden Herzrhythmusstörungen beitragen.
- Gesamteiweiß und Albumin: nephrotisches Syndrom?
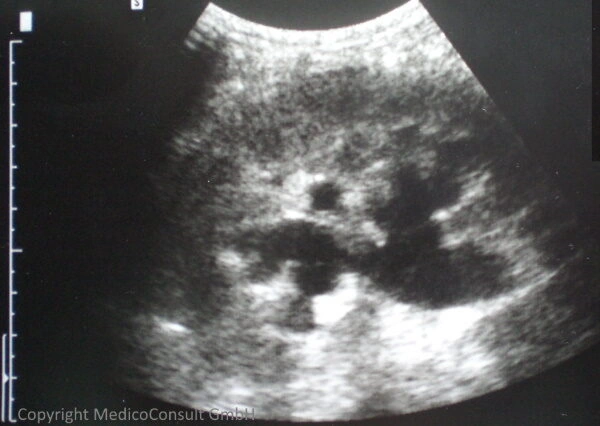
Sonographie: Sie ermöglicht häufig eine Unterscheidung von akuter und chronischer Niereninsuffizienz und lässt ein postrenales Abflusshindernisses erkennen (Harnstau mit Erweiterung des Nierenbeckens). Siehe hier.
Weitere Methoden, die u. U. erforderlich sind, sind eine radiologische Gefäßdarstellung, z. B. zur Erkennung von arteriellen Verengungen (inkl. einer Nierenarterienstenose), eine Nierenpunktion zur Gewinnung einer Gewebeprobe für eine histologische Untersuchung, sowie eine Ureterographie zur Diagnostik eines postrenalen Abflusshindernisses mit gleichzeitiger Möglichkeit einer Überbrückung durch eine Ureterschiene.
Diagnostik von Ursachen und Komplikationen
Eine urämische Perikarditis mit Herzbeutelerguss kann sich entwickeln; sie ist durch ein Herzecho erkennbar.
Ein Diabetes mellitus ist relativ häufig die Ursache einer Niereninsuffizienz. Er lässt sich durch Messung des Blutzuckers, des Urinzuckers und des HbA1c verifizieren.
Eine Calciphylaxie ist eine seltene Komplikation einer Niereninsuffizienz im Endstadium. Sie wird durch nicht heilende Hautnekrosen auffällig und kann radiologisch leicht diagnostiziert werden (siehe hier).
Therapie
Die Therapie berücksichtigt die Ausprägung:
- Bei leichter Niereninsuffizienz werden die Nierenwerte durch vermehrte Flüssigkeitszufuhr unter Einsatz von Diuretika gesenkt.
- Bei mittelschwerer Niereninsuffizienz mit dauerhafter Erhöhung des Creatinins wird die täglich mögliche Flüssigkeitszufuhr nach der Formel „Ausscheidung (Tagesproduktion) plus 500 ml“ (durchschnittlicher Flüssigkeitsverlust durch Schwitzen und Atmung) berechnet.
- Bei einer Urämie steigen die Creatininwerte trotz Therapie weiter an und eine Dialyse wird unumgänglich.
Die Terapie berücksichtigt die Ursache:
- bei einer Austrocknung (Exsikkose) steht die Flüssigkeitssubstitution im Vordergrund,
- bei bakterieller Pyelonephritis ist eine Antibiotika-Therapie erforderlich,
- bei autoimmunologischer Ursache, so z. B. beim Morbus Wegener ist eine Immunsuppression indiziert.
- die Überwässerung des Körpers: Entwässerung durch Diuretika oder Plasmapherese, Flüssigkeitskontrolle (Aus- und Einfuhr-Bilanz),
- ein Elektrolytungleichgewicht (z. B. Hyperkaliämie, Hypokaliämie oder Hyponatriämie): Korrektur durch Wahl des Diuretikums oder der Dialyseart.
- eine Azidose (Bikarbonat; eine leichte Azidose braucht in der Regel nicht ausgeglichen zu werden). Eine schwere Azidose bedarf einer Korrektur, wobei die Zufuhr von Alkali (z. B. Bicarbonat) eine erste Maßnahme darstellt, die auch zum Nierenschutz beiträgt.
- eine Anämie: eine Bluttransfusion ist bei chronischer Anämie wegen der bereits stattgefundenen Adaptation des Körpers meist erst bei relativ niedrigen Hämoglobin-Werten erforderlich; bei Symptomen wie Angina pectoris schon früher. Schwere Nierenerkrankungen führen zu einem Mangel an Epo, so dass eine Substitution dieses Hormons vielfach sinnvoll ist.
- die begleitende oder ursächliche Hypertonie,
- die Herzinsuffizienz,
- diätetische Maßnahmen (bei Urämie z. B. Proteinrestriktion bei genügender Kohlenhydrat- und Fettzufuhr zur Verminderung der Harnstoffproduktion, Vermeidung von zu hoher Zufuhr von Kalium mit der Nahrung und mit Getränken etc. Diätberatung!
- Nierenersatztherapie: Im Falle einer dekompensierten Niereninsuffizienz kommen Nierenersatzverfahren zur Anwendung. Der Beginn einer Dialyse wird individuell festgelegt; in der Regel wird die Indikation bei Niereninsuffizienz und Diabetes mellitus früher gestellt als ohne Diabetes. Auch kann eine nachweisbare Retinopathie zu einer früheren Indikation veranlassen. Mehr dazu siehe hier.
→ facebook: Neues und Interessantes!
→ Labor-App Blutwerte PRO – mit Lexikonfunktion
Verweise
- Urämie
- Nephritis
- Erythropoetin
- Renale Anämie
- Kreatinin
- Nierenersatzverfahren, (Dialyse)
- Elektrolyte
- Harnwegsinfekt
- Ödeme
- Die Nieren
Weiteres
- Hematology Am Soc Hematol Educ Program. 2010;2010:431-6. DOI: 10.1182/asheducation-2010.1.431.[↩]
- Biomed Res Int. 2014;2014:167125. DOI: 10.1155/2014/167125.[↩]
- Am J Nephrol. 2013;38(4):345-54. DOI: 10.1159/000355540. [↩]
- Clin J Am Soc Nephrol. 2019 May 7;14(5):774-781. DOI: 10.2215/CJN.12451018[↩]
- Transl Oncol. 2022 May;19:101376. DOI: 10.1016/j.tranon.2022.101376. [↩]
- Porto Biomed J. 2021 Oct 11;6(5):e142. doi: 10.1097/j.pbj.0000000000000142[↩]
- Kidney Int. 2021 Mar;99(3):570-580. DOI: 10.1016/j.kint.2020.11.010.[↩]
- Kidney Int. 2021 Mar;99(3):570-580. DOI: 10.1016/j.kint.2020.11.010. [↩]