Darmkrebs (med.: kolorektales Karzinom) ist eine der häufigsten Krebsarten. Wegen seiner diagnostischen Erreichbarkeit kann er prinzipiell früh erkannt werden. Um dies zu ermöglichen, gibt es Angebote zur Darmkrebsvorsorge.
Das Wichtigste verständlich
| Häufigkeit: Darmkrebs (Kolonkarzinom) ist der zweithäufigste bösartige Tumor. Etwa jeder 20. Bundesbürger entwickelt in seinem Leben ein Kolonkarzinom. Betroffen sind vor allem ältere Menschen. Das Risiko steigt ab dem 50. Lebensjahr deutlich an. Man rechnet mit annähernd 30.000 Todesfällen pro Jahr.
Gefährlichkeit: Darmkrebs kann sich unbemerkt entwickeln und erst in späten Stadien erkannt werden. Die ersten Beschwerden und Symptome sind dann oft Bauchschmerzen und blutiger Stuhl. Der Krebs wuchert im Darm und kann das Darmlumen einengen, sodass sich der Darminhalt staut; es kommt zu Darmkrämpfen. Wenn zu diesem Zeitpunkt eine Diagnostik durchgeführt wird, kann der Krebs bereits gestreut haben. Ist noch eine Operation möglich, so findet man meistens schon Lymphknoten, oft auch die Leber befallen.
ANZEIGE
Vorsorge und Früherkennung: Darmkrebs entsteht in der Regel aus Vorstufen, den Darmpolypen. Vorsorgeprogramme haben das Ziel, diese zu erkennen und zu entfernen, noch bevor sie bösartig werden. Darmkrebs-gefährdet sind insbesondere diejenigen, bei denen nahe Blutsverwandte an Darmkrebs erkrankten. Zur Vorsorge geeignet sind Tests auf Blut im Stuhl und ganz besonders eine Darmspiegelung, die gleichzeitig zur Diagnostik eine Entfernung verdächtiger Herde ermöglicht. Die Empfehlungen gehen dahin, dass man ab dem 50. Lebensjahr alle 10 Jahre eine Vorsorgespiegelung durchführen lassen sollte oder jährlich und ab 55 Jahren alle 2 Jahre einen Stuhltest auf verborgenes Blut. Wenn bei einer Vorsorgeuntersuchung Darmkrebs in einem frühen Stadium festgestellt wird, lässt er sich meistens durch eine Operation heilen. Leider findet sich dann in etwa 1/3 der Fälle schon eine Krebsaussaat mit Tochtergeschwülsten (Metastasen) im Körper. Möglicherweise kann in naher Zukunft eine Erkennung von Darmkrebs und seinen Vorstufen bereits durch Stuhl- und Blutproben alleine erfolgen, sodass eine Spiegelung nur noch zu therapeutischen Zwecken erfolgen muss. Behandlung: Als Therapieoptionen bei bereits bösartiger Entwicklung bleiben nur sehr eingreifende Maßnahmen:
Inzwischen sind große Fortschritte in der Behandlung von fortgeschrittenem Darmkrebs erzielt worden, so dass in vielen Fällen Hoffnung auf eine deutliche Verlängerung der Lebenszeit gegeben werden kann. → Zur Vorsorge siehe hier |
Wo sich Darmkrebs entwickelt
Als Darmkrebs wird nur der Krebs im Darmkanal bezeichnet, der sich im Dickdarm (Kolon) inklusive dem Enddarm entwickelt. Innerhalb des Dickdarms werden seine untersten Anteile, nämlich der S-Darm (Sigma) und der Enddarm (Rektum), von Darmkrebs am häufigsten betroffen, die oberen zwei Drittel des Dickdarms dagegen seltener.
-
Darmpolypen sind Krebsvorstufen
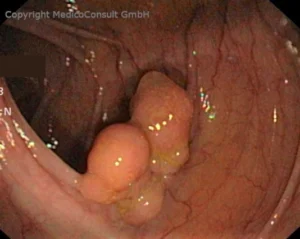
Polypen im Dickdarm sind Schleimhautwucherungen, die im Laufe von Jahren größer werden und zu Krebs entarten können. Sie sollten bereits im noch gutartigen Stadium durch Polypektomie entfernt werden. Das Entartungsrisiko steigt ab einer Polypengröße von 1 cm stark an.
Auch gutartig aussehende Polypen können bei Untersuchung unter dem Mikroskop bereits Krebsnester beherbergen. Eine feingewebliche (histologische) Untersuchung ist daher immer zwingend.
Wenn Polypen derb statt weich sind und eine unregelmäßige Zeichnung bei Nahsicht mit dem Endoskop aufweisen, sind sie mit hoher Wahrscheinlichkeit bereits zu Krebs entartet. Findet sich bei ihnen in der mikroskopischen Untersuchung jedoch nur gutartiges Gewebe, muss nachuntersucht werden. Es gibt Fälle, in denen der makroskopische Aspekt bereits sehr sicher auf Krebs hindeutet.
Wie sich Darmkrebs bemerkbar macht
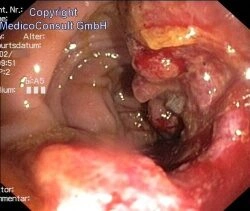
Darmkrebs führt selten zu frühen Warnzeichen; auch sind ihre Vorstufen, die Darmpolypen, meist symptomlos. Daher sind Vorsorgeuntersuchungen so wichtig! Sie sind auch bei Menschen anzuraten, die sich wohl fühlen und deren Stuhlgang völlig unauffällig ist, die aber ein erhöhtes Risiko tragen (s. u.) oder bei denen Warnsymptome auftreten. Warnsymptome sind:
- Blut im oder am Stuhl: Nur in seltenen Fällen wird man durch ein Symptom aufgeschreckt: Blut am Stuhl oder mit dem Stuhl vermischt. Dies ist durchaus nicht immer ein Zeichen für Krebs; aber Krebs ist die wohl wichtigste und schwerwiegendste Ursache davon und vor allem bei älteren Menschen eindringliches Warnsymptom. (Siehe auch unter Blut am Stuhl)
- Bleistiftdünne Stühle: Wuchert der Krebs ins Darmlumen vor und engt er es ein, kann es zu bleistiftdünnem Stuhl kommen. Dies ist vor allem dann der Fall, wenn der Darmkrebs in der Nähe des Darmausgangs gelegen ist. (Siehe auch unter Stuhlgang.)
- Bauchschmerzen: Ist die Einengung hochgradig und arbeitet der Darm heftig gegen sie an, um den Darminhalt hindurchzupressen, können krampfartige Bauchschmerzen verspürt werden (siehe unter Bauchkrämpfe). Krampfartige Bauchschmerzen, die immer wieder auftreten, müssen daher auf ihre Ursache hin untersucht werden.
- Herabgesetztes Allgemeinbefinden: Wenn Krebs fortgeschritten ist und schon Tochtergeschwülste (Filiae, Metastasen) aufgetreten sind, kann er das Allgemeinbefinden anhaltend beeinträchtigen. Oft treten eine unerklärliche Müdigkeit, Appetitlosigkeit und Gewichtsabnahme auf. Dies gilt für praktisch alle Krebsarten, auch für Darmkrebs. Daher wird in diesen Fällen meist eine allgemeine Tumorsuche durchgeführt. Zu ihr gehört auch eine Dickdarmspiegelung.
Wer gefährdet ist
Jährlich treten um 500.000 neue Darmkrebsfälle in Deutschland auf. Das Risiko betrifft vor allem ältere Menschen; es steigt ab etwa dem 50. Lebensjahr deutlich an. Dies gilt für den „sporadischen Darmkrebs“, die häufigste Art von Darmkrebs, die jeder Mensch auch ohne familiäre Belastung bekommen kann.
Ältere Menschen mit einer unklaren Eisenmangelanämie gehören zu denen, die besonders häufig Darmkrebs haben, da er in einer beträchtlichen Zahl von Fällen die Ursache verborgener Blutungen ist.
Hohe Gefährdung bei familiärer Häufung von Darmkrebs
In seltenen Fällen findet man Darmkrebs, der familiär gehäuft vorkommt und eine genetische Grundlage hat. Er tritt meist schon in jüngeren Jahren auf und verläuft gefährlicher: er wächst schneller, bildet früher Tochtergeschwülste, wird meist zu spät entdeckt und führt dann zu frühzeitigerem Tod. Menschen mit familiärer Darmkrebsbelastung sollten daher frühzeitig in Vorsorgeprogramme eingebunden werden.
Von den genetisch determinierten Darmkrebstypen sind
- das Lynch-Syndrom (HNPCC, hereditary nonpolyposis colon cancer) mit 1-6% am häufigsten und
- die familiäre adenomatöse Polyposis coli (FAP) mit unter 1% am nächst häufigsten.
Ein erhöhtes Risiko durch eine familiäre Belastung mit HNPCC oder FAP lässt sich durch genetische Tests nachweisen. Ein solcher Test sollte in Anspruch genommen werden, um im Einzelfall Klarheit zu schaffen. Ein positiver Befund hat Auswirkungen auf die Behandlung und die Überwachungshäufigkeit. Eine molekulargenetische Beratung ist in jedem Fall anzuraten.
Darmkrebsvorsorge: Wer untersucht werden sollte
Eine vorbeugende Untersuchung des Dickdarms auf Darmkrebs sollte auch in Abwesenheit hinweisender Symptome durchgeführt werden, wenn folgende Bedingungen vorliegen (siehe hier):
- Alter: Ab 50 stehen Männern und ab 55 Frauen Spiegelungen 2x in 10-jährigen Abständen oder alternativ Stuhltests in kürzeren Abständen zu. Die Vorgaben ändern sich in größeren Abständen.
- Familiäre Belastung: Menschen, bei denen in der engen Blutsverwandtschaft Darmkrebs aufgetreten war, sollten sich 10 Jahre früher untersuchen lassen, als der Krebs bei dem Verwandten aufgetreten war. Bei gehäuften Darmkrebs-Fällen enger Blutsverwandter wäre evtl. eine genetische Beratung angezeigt.
- Darmkrebs in jungen Jahren bei einem engen Blutsverwandten: hier sollte eine genetische Beratung erfolgen, die die Indikation zu einem genetischen Test auf Darmkrebsrisiko klärt.
- Bei Menschen mit Warnzeichen: hinweisende Zeichen (s. o.) sollten unverzüglich eine abklärende Untersuchung auslösen.
- Bei Menschen mit einer chronisch-entzündlichen Darmkrankheit im Dickdarm: Insbesondere die chronisch verlaufende Colitis ulcerosa stellt ab einer Laufzeit von 10 – 15 Jahren ein zunehmendes Risiko für Darmkrebs dar. Daher wird empfohlen, ab etwa dieser Zeit regelmäßig Untersuchungen auf CEA und Darmspiegelungen durchzuführen.
Test auf verborgenes Blut im Stuhl
Der FOBT (fäkaler Test auf okkultes Blut) ist sehr empfindlich geworden, besonders in der Form eines immunologischen Nachweises (i-FOBT). Ein positiver Test kann sehr viele Ursachen haben, so z. B. eine Entzündung der Schleimhaut, Polypen, Hämorrhoiden, ein Magengeschwür, Zahnfleischbluten, aber auch Darmkrebs. Mit zunehmendem Alter nimmt die Wahrscheinlichkeit, dass Darmkrebs die Ursache ist, zu. Daher dient der FOBT als Verlaufskontrolle besonders in der Altersphase, in der der sporadische Darmkrebs häufiger wird.
Statistiken weisen nach, dass durch die konsequente Anwendung des FOBT als Vortest bei Menschen mit erhöhtem Gefährdungsrisiko die Darmkrebshäufigkeit sinkt.
→ Test auf verborgenes Blut im Stuhl
Wie man Darmkrebs erkennt
Die Diagnostik von Darmkrebs stützt sich auf die Dickdarmspiegelung (Koloskopie) sowie auf weitere bildgebende Verfahren wie die virtuelle Koloskopie und die Kapselendoskopie.
- Darmspiegelung: Die Darmspiegelung (Koloskopie) ist die aussagekräftigste Methode zur Erkennung von Darmkrebs und gilt als Goldstandard. Durch Nahsicht und Techniken zur Kontrastanhebung können schon kleine Unebenheiten der Darmschleimhaut sehr genau beurteilt werden. Ein Darmtumor kann in ausgeprägten Fällen bereits durch seinen makroskopischen Aspekt (Derbheit, Unregelmäßigkeiten, Blutungsneigung, oberflächliche Geschwüre) ziemlich sicher als bösartig eingeschätzt werden. Ein wesentlicher Vorteil dieser Methode ist es, dass während der Untersuchung Gewebeproben aus solchen auffälligen Bezirken zur Untersuchung unter dem Mikroskop entnommen werden können (Probeexzision für die Histologie). Ein gewisser Nachteil ist die Patientenbelastung, der aber durch eine angebotene Schlafspritze praktisch nicht mehr ins Gewicht fällt. Das Unangenehmste an der gesamten Prozedur ist oft die Darmreinigung, die auch bei den anderen bildgebenden Verfahren nötig ist und sorgfältig durchgeführt werden muss.
→ Dazu siehe hier.
- Virtuelle Koloskopie: Sie erfolgt mit Hilfe computertomographischer Querschnittsbilder durch den Leib. Voraussetzung ist eine Gasinsufflation in den gereinigten Dickdarm, so dass sein virtuelles inneres Oberflächenbild möglichst faltenfrei darstellbar wird. Mittelgroße und große Polypen können recht sicher als Erhabenheiten erkannt werden, sehr kleine können diagnostische Probleme bereiten.
→ Dazu siehe hier.
- Kapselendoskopie: Sie ermöglicht eine Besichtigung der Darmschleimhaut, indem Videobilder aus dem Darm, die durch die Miniaturkamera (Pillcam) im Darmkanal aufgenommen werden, nach außen zu einem Recorder übermittelt werden. Voraussetzung ist wie bei allen bildgebenden Verfahren eine vollständige Darmreinigung durch Abführmaßnahmen.
→ Dazu siehe hier.
- Stuhltests: In Zukunft wird man wohl durch bestimmte Marker, die Darmkrebs (und auch andere Krebsarten) recht sicher anzeigen, Darmkrebs und wahrscheinlich auch seine Vorstufen bereits ohne Spiegelung diagnostizieren oder wahrscheinlich machen können. Für einen FOBT ist eine Stulprobe erforderlich. Für eine Liquid Biopsy reicht eine Blutprobe. Ist sie positiv, werden bildgebende Verfahren zur weiteren Diagnostik und Therapie erforderlich.
→ FOBT
→ Liquid Biopsy.
Was die Histologie aussagt
Entscheidend für die Diagnose ist die mikroskopische Untersuchung von Gewebeproben aus dem endoskopisch auffälligen Schleimhautbezirk (Histologie). Sie dient der Absicherung der Diagnose sowie zur Einteilung des Tumor-Typs und des Grads seiner Bösartigkeit. In vielen Fällen kann die Histologie die Frage klären, ob Krebszellen über die Schleimhaut hinaus in die Tiefe gedrungen und Tochtergeschwülste (Metastasen, Filiae) nicht auszuschließen sind.
Was KRAS aussagt
Beim Darmkrebs ist vor allem das Onkogen KRAS von Bedeutung. Es ist ein Gen, dessen Mutation zur Krebsentstehung beiträgt. Sein Nachweis wirkt sich negativ auf die Prognose aus. Inzwischen werden jedoch Therapieansätze entwickelt, die KRAS zum Ziel haben und einen günstigen Einfluss ausüben sollen.
→ Dazu siehe hier.
Wie man eine Krebsausbreitung feststellt
Zur Darmkrebsdiagnostik gehört die Ausbreitungsdiagnostik. Sie bestimmt Art und Intensität der Behandlung.
Die Histologie einer bei einer Spiegelung entnommenen verdächtigen Stelle in der Darmschleimhaut kann anzeigen, ob Krebszellen eine Grenzschicht (die Basalmembran) durchbrochen haben. Wenn ja, muss eine operative Therapie und ggf. eine Nachbehandlung erfolgen; wenn nein, kann eine endoskopische Abtragung ausreichen (s. u.).
Die Tiefe des Eindringens des Karzinoms in die Darmwand kann in geeigneten Fällen auch durch bildgebende Verfahren (z. B. CT) beurteilt werden.
Fernmetastasen lassen sich durch die Ultraschalluntersuchung, die Computertomographie (CT) und Magnetresonanztomographie (MRT) erkennen. Gesucht werden Tumormassen insbesondere in Lymphknoten im Lymphabflussgebiet, der Leber und der Lunge und in Knochen.
Wie Darmkrebs behandelt werden kann
Die Grundzüge der Behandlung sind folgende:
Polypen: Werden bei einer Darmspiegelung Polypen gefunden, werden sie in den meisten Fällen gleich während der Koloskopie durch das Endoskop entfernt (Polypektomie). Auch bei gutartig wirkenden Polypen können histologisch Krebsnester vorhanden sein, die zuvor nicht zu erkennen waren. Sind sie auf die Schleimhaut beschränkt, ist der Krebs mit der Polypektomie geheilt. Findet man im abgetragenen Polypen oder in einer Schleimhautbiopsie Krebszellen, die die Schleimhaut bereits durchwandern, reicht eine endoskopische Abtragung nicht mehr, und es ist in aller Regel eine Operation zu empfehlen.
→ Zu Darmpolypen siehe hier.
Krebs: Ist Krebs gesichert, kommen Überlegungen zu einer Operation und zur Chemotherapie auf:
- Operation: Bei endoskopischem und histologischem Nachweis von Darmkrebs kommt eine Operation in Betracht. Ziel ist eine chirurgische Heilung. Das Darmsegment, in dem sich der Krebs befindet, wird entfernt, ebenso das Gekröse (Mesenterium) mit seinen abführenden Lymphbahnen und Lymphknoten. Etwa 18-20 Lymphknoten gelangen zur mikroskopischen Untersuchung. Sind sie tumorfrei, ist dies ein gutes prognostisches Zeichen. Sind dagegen Krebsabsiedlungen (Metastasen) in Lymphknoten nachweisbar, bedeutet dies eine intensivierte Therapie (Chemotherapie) und verlängerte Nachkontrolle. In die Entscheidung zu einer Operation fließt ein, ob der Tumor während der Zeit der zu planenden Chemotherapie zu einer wesentlichen Darmverengung mit Gefahr eines Darmverschlusses (Ileus) oder einer bedrohlichen Darmblutung führen könnte, oder ob es anzustreben wäre, die Tumormasse vor der Chemotherapie zu verringern.
- Chemotherapie: Verschiedene Chemotherapieschemata stehen zur Verfügung, mit denen man durch große Studien sehr viel Erfahrung hat. Ein gebräuchliches, „klassisches“ Schemata ist FOLFOX (aus Folinsäure, Fluorouracil und Oxaliplatin) und FOLFIRI (aus Folinsäure, Fluorouracil und Irinotecan). Jedes der Medikamente ist nicht nur gegen Tumorzellen sondern auch gegen andere, normale Zellen im Körper toxisch wirksam. Eine Information über mögliche Nebenwirkungen und Komplikationen gehört zum Aufklärungsgespräch.
– Bei Irinotecan + 5-Fluorouracil/Folinsäure kommt es häufiger zu Haarausfall (Alopezie), sowie zu wunder Mundschleimhaut (Mukositis), Übelkeit und Erbrechen.
– Bei Oxaliplatin +5-Fluorouracil/Folinsäure kommt es häufiger zu einer Neutropenie, d. h. einem Absinken der weißen Blutkörperchen (Leukozyten) im Blut und zu schmerzhaften Missempfindungen an den Füßen und Händen (Fuß-Hand-Syndrom, eine Form der sensorischen Neuropathie).
– Eine wesentliche Bereicherung der Chemotherapie sind Hemmer der Blutgefäßversorgung des Tumorgewebes (Angiogenesehemmer) und sog. Multikinasehemmer, sowie Antikörper gegen bestimmte Wachstumsfaktoren.
→ Chemotherapie des Kolonkarzinoms
Wie man den Behandlungserfolg kontrolliert
Die Behandlung wird in jedem Fall durch diagnostische Nachkontrollen unterstützt. Dazu sind Untersuchungen in regelmäßigen Abständen erforderlich:
- Laborwerte: speziell sind erforderlich das Blutbild, die Tumormarker für Darmkrebs CEA und die Nierenwerte (speziell Creatinin). Ist die Leber befallen, werden auch die Leberwerte geprüft.
- Sonographie des Bauchraums, des Darms und der Leber.
- Computertomographie und Röntgenuntersuchungen (in größeren Abständen),
- ggf. zusätzliche Untersuchungen wie PET oder PET-CT.
Je nach Befunden können zusätzliche Untersuchungen notwendig werden; das wird vom behandelnden Arzt jeweils individuell besprochen.
Vorbeugende und ergänzende Maßnahmen
- Rotes und verarbeitetes Fleisch ist statistisch mit einem erhöhten Darmkrebsrisiko verbunden. 1 Es sollte in der Ernährung reduziert oder vermieden werden.
- Ballaststoffreiche Kost schützt vor Darmkrebs.
- Mittelmeerdiät (reich an Olivenöl, Resveratrol, Capsaicin, Lycopen) hemmen in vitro Darmkrebszellen 2; in vivo wirkt sie vorbeugend. 3
- Rauchen erhöht das Krebsrisiko allgemein, auch das von Darmkrebs.
- Vermehrte körperliche Bewegung senkt das Darmkrebsrisiko.
- Alkoholgenuss erhöht das Darmkrebsrisiko.
- ASS (Aspirin) und Rheumamittel vom NSAID-Typ senken das Darmkrebsrisiko, erhöhen jedoch andererseits das Blutungsrisiko im Magendarmkanal; sie eignen sich nicht allgemein zur Prophylaxe.
Am Wichtigsten ist jedoch die Vorsorgekoloskopie.
→ Auf facebook informieren wir Sie über Neues und Interessantes!
→ Verwalten Sie Ihre Laborwerte mit der Labor-App Blutwerte PRO – mit Lexikonfunktion.
Verweise
- Der Darm
- Vorsorgespiegelung
- Schlafspritze bei einer Darmspiegelung
- Kolorektales Karzinom
- Chemotherapie des kolorektalen Karzinoms
- Darmpolypen
- Polypektomie
Weiteres