Allgemeines
Herzinfarkt bedeutet akuter Untergang von Herzmuskelgewebe infolge einer lokalen Durchblutungsstörung. Er ist immer lebensbedrohlich. Typisch ist ein plötzliches Vernichtungsgefühl.
Der Herzinfarkt ist mit einer hohen Sterberate verbunden und bedarf einer möglichst umgehenden Diagnostik und Behandlung. Häufigste Ursache ist eine meistens schon länger vorbestehende Verengung der Herzkranzgefäße (Koronarsklerose), die sich durch ein Herzengegefühl (Angina pectoris) bemerkbar macht.
Zu den wichtigsten Erstmaßnahmen gehören eine Stabilisierung des Kreislaufs und eine schnellstmögliche Überführung in ein Herzzentrum, in dem Notfallmaßnahmen (inkl. Herzkatheter) möglich sind.
Ein besonders hohes Herzinfarktrisiko liegt bei Menschen vor, die viel rauchen, einer erhöhten Blutdruck haben oder/und an Zuckerkrankheit oder einer Fettstoffwechselstörung leiden. Vorbeugende Maßnahmen sind daher ein gesunder Lebensstil und ein vollständiger Verzicht auf Rauchen, sowie eine gut kontrollierte Behandlung von Krankheiten und Funktionsstörungen des Körpers, die als Risikofaktoren bekannt sind und sich beeinflussen lassen.
→ Herzinfarkt – Fachinfos
→ Angina pectoris (Herzenge)
→ Rauchen aufhören
Entstehung
Ursache ist der plötzliche Verschluss eines Blutgefäßes, das die Muskulatur versorgt. Solch ein Verschluss kann große Herzkranzarterien oder Verzweigungen von ihnen betreffen.
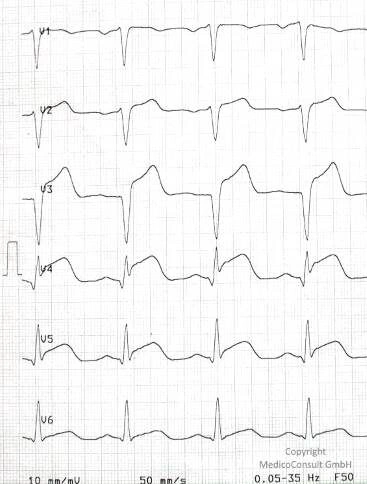
Bei einem Verschluss eines größeren Gefäßes fallen akut große Muskelanteile aus und das Herz wird dramatisch geschwächt. Beim Verschluss eines nur sehr kleinen Nebenastes braucht der Infarkt gar nicht bemerkt zu werden (stummer Herzinfarkt) oder er bewirkt zwar plötzliche Schmerzen jedoch keine entscheidende Kraftminderung. Große Infarkte umfassen die gesamte Muskelwandschicht (sie sind transmural) und machen sich in der Regel im EKG bemerkbar (ST-Hebungsinfarkt, STEMI). Kleine Infarkte können nur Teile der Wandschicht umfassen (sie sind nicht transmural) und brauchen im EKG nicht erkennbar zu sein (Nicht-ST-Hebungsinfarkt, NSTEMI). Auch kleine Infarkte können wegen auftretender Rhythmusstörungen lebensbedrohlich sein.
Herzinfarkte betreffen ganz überwiegend die linke Herzkammer (linker Ventrikel), der die meiste Arbeit verrichtet und am meisten Blut benötigt. Je nach Lokalisation in der Herzmuskulatur spricht man beispielsweise von einem Hinterwandinfarkt, Vorderwandinfarkt oder anteroseptalem Infarkt. Selten gibt es auch Rechtsherzinfarkte.
→ Allgemeines zum Herzen siehe unter Das Herz.
→ Fachinfos zu Herzinfarkt siehe hier.
Förderliche Faktoren für einen Herzinfarkt sind:
- Herzinfarkt bei nahen Blutsverwandten (Vater, Mutter, Geschwister)
- Übergewicht oder Adipositas
- Fettstoffwechselstörung
- zu hoher Blutdruck
- Rauchen
Schon 2 zusammentreffende Faktoren bedeuten eine deutlich erhöhte Bereitschaft für einen Herzinfarkt.
Diese Risikofaktoren fördern eine Verengung und Verkalkung der Herzkranzgefäße (Koronarsklerose). Wer mehrere dieser Vorbedingungen aufweist, ist besonders stark gefährdet, einen Herzinfarkt zu erleiden und sollte sich hinsichtlich Vorbeugemaßnahmen individuell beraten lassen.
Körperlicher oder psychischer Stress fördern für sich genommen eine Herzkranzgefäßverengung nicht, aber können – bei vorverengten Gefäßen – Auslöser für einen Herzinfarkt sein.
→ Risikofaktoren für einen Herzinfarkt
Auslöser
Eine Verengung der Herzkranzgefäße durch arteriosklerotische Plaques (Verdickung der Wände der Blutgefäße, welche die Herzmuskulatur versorgen, durch Einlagerung von Fettzellen und Kalk) ist die Voraussetzung. Solche Plaques können „giftig“ werden. Das bedeutet, dass sie bereit sind zu platzen. Solch eine Giftigkeit vorauszusagen, ist Aufgabe einer sehr feinen Ultraschalldiagnostik. Durch solche Untersuchungen weiß man, wie Plaques aussehen, die ein besonders hohes Risiko bergen. Platzt solch ein Plaque, so lagern sich sofort Blutplättchen (Thrombozyten) an und wollen die Wunde verschließen. Dabei verengt sich das Blutgefäß weiter. Durch den Anbau des so entstehenden Blutgerinnsels verschließt es das betroffene Herzkranzgefäß vollständig. Es kommt zum plötzlichen Absterben der von der Blutversorgung abgeschnittenen Herzmuskelzellen, also zum Herzinfarkt.
Was das Platzen eines Hochrisikoplaques bewirkt
Es sind offenbar starke Belastungen der Arterienwände durch Blutdruckspitzen und durch stressartige Reaktionen des Körpers, die zur Arterienverengung führen. Damit wird klar, dass
- körperlicher und psychischer Stress,
- Blutdruckerhöhungen aus verschiedensten Gründen und
- das (normale) Anspringen des Sympathicus am frühen Morgen
hochriskant sind für Menschen, die „giftige“ Plaques in sich tragen.
Neue Untersuchungen zeigen jedoch, dass auch andere Faktoren eine Rolle spielen, so beispielsweise ein akuter Atemwegsinfekt im Rahmen einer Grippe. 1 Als Ursache wird eine erhöhte Verklumpungsbereitschaft der Blutplättchen angesehen. 2
Diagnostik
Wenn eine Verengung in den Koronararterien vorliegt, tritt in der Regel bei Belastungen ein Engegefühl des Herzens (Angina pectoris) auf. Solche heftigen Beschwerden lassen aber meist innerhalb von 15 – 30 Minuten wieder nach. Ein Infarktschmerz dagegen bleibt länger bestehen. Wenn zudem ein Kollaps, Rhythmusstörungen und Kaltschweißigkeit eintreten, wird immer an einen Herzinfarkt gedacht. Der Nachweis wird vom Arzt über das EKG direkt vor Ort geführt. In der Klinik werden die Infarktmarker CK (Creatinkinase) und Troponin im Labor bestimmt und meist umgehend eine Herzkatheteruntersuchung durchgeführt, bei der gleichzeitig das verantwortliche verengte Gefäß erweitert werden kann.
Komplikationen
Linksherzinfarkt
In aller Regel ist es die linke Herzkammer (linker Ventrikel), die vom Herzinfarkt betroffen ist. Häufig treten folgende Symptome und Komplikationen auf:
Rhythmusstörungen: Jeder Herzinfarkt, ob er ausgedehnt oder klein ist, kann Herzrhythmusstörungen auslösen. Sie reichen von harmlosen Herzaussetzern, Extraschlägen (Extrasystolen) bis hin zur neu aufgetretenen völligen Unregelmäßigkeit des Herzschlags (absolute Arrhythmie) und Kammerflimmern. Kammerflimmern bedeutet, dass das Herz keine Pumpleistung mehr erbringen kann. Es ist mit dem Leben nicht vereinbar. Wenn es nicht spontan zum Stehen kommt oder keine Defibrillation durchgeführt wird, bedeutet es den Tod.
Herzinsuffizienz: Große Herzinfarkte, die alle die gesamte Wand betreffen, können zu einer akuten Herzschwäche (Herzinsuffizienz) führen, bei der sich Blut in der Lunge staut und im großen Kreislauf fehlt. Dadurch kommt es einerseits zu massiver Atemnot, andererseits zu einer Unfähigkeit, den Blutdruck ausreichend aufrecht zu erhalten, also zu niedrigem Blutdruck (Hypotonie). Die Rückstauung von Blut kann in den Lungen zu einem Lungenödem (Wasser in den Lungen) führen.
Weitere akute Komplikationen: Wenn viel Muskulatur zugrunde geht, kann es zu Einrissen im Herzmuskel kommen, dadurch können Herzklappen plötzlich undicht werden (z. B beim Abriss eines Papillarmuskels) oder der Herzbeutel einbluten und dem Herzen keinen Raum für seine Pumpfunktion mehr lassen (Herzbeuteltamponade). Große frische Wunden und Narben sind ein Risiko für die Bildung von Blutgerinnseln, die sich lösen und Embolien, so auch einen Schlaganfall, auslösen können.
Rechtsherzinfarkt
In sehr seltenen Fällen betrifft der Herzinfarkt auch die Kammer der rechten Herzkammer. Dann kann es zu einer Erweiterung der Klappe zwischen Vorhof und Kammer mit erheblicher Undichtigkeit kommen (Trikuspidalklappeninsuffizienz). Dies sieht man am positiven Halsvenenpuls oder einer massiven Halsveneneinflussstauung. In diesen Fällen kann die Lunge nicht mehr ausreichend durchblutet und das Blut nicht ausreichend mit Sauerstoff versorgt werden.
Langzeitfolgen
Kleine Infarkte heilen narbig aus und brauchen keine wesentlich nachteiligen Folgen für die Herzleistung zu haben. Bei großen Infarkten kann der Muskel so geschwächt sein, dass eine Leistungsschwäche bestehen bleibt (Herzinsuffizienz). Große Narben können sich ausbeulen und zu einem Herzwandaneurysma werden, das potenzieller Ausgangspunkt für Embolien ist.
Auch können Herzrhythmusstörungen bleiben. Wenn sich eine schwerwiegende Rhythmusstörung und ein hohes Risiko für die Bildung von Blutgerinnseln erkennbar wird, wird i. d. R. eine medikamentöse Herabsetzung der Gerinnungsfähigkeit des Bluts (Antikoagulation) durchgeführt (z. B. mit Faktor-Xa-Hemmern). Denn Gerinnsel aus dem Herzen können mit dem Blut in den Körper geschwemmt werden und dort als Embolien zu akuten Durchblutungsstörungen führen, so beispielsweise zu einem Schlaganfall.
Behandlung
Intensivüberwachung: Da sehr viele Patienten durch kritische Komplikationen, wie Rhythmusstörungen oder Lungenödem bereits in den ersten Minuten sterben, gehört jeder Herzinfarktpatient sofort in ein Krankenhaus, das kardiologische und überwachungstechnische Möglichkeiten besitzt.
Kathetertherapie: Um Akutkomplikationen zu vermeiden und möglichst viel Muskelgewebe des Herzens zu retten, werden in Zentren zu jeder Zeit Behandlungsmöglichkeiten über eine Herzkatheterintervention (Aufdehnung des verschlossenen Herzkranzgefäßes und Implantation eines Stents) vorgehalten.
Ein sofortiger Transport in eine Klinik mit kardiologischen Möglichkeiten kann lebensrettend sein. In der Regel wird eine sofortige Katheteruntersuchung der Herzkranzarterien (Koronarangiographie) durchgeführt mit der Möglichkeit, den Verschluss der Koronarartrie zu öffnen und durch einen Stent (ein Röhrchen) zu sichern. Um zu verhindern, das sich der Stent durch Blutgerinnsel (Koagel) wieder verschließt, werden häufig „Drug-eluting-Stents“ gewählt, die eine lokale Koaguation verhindern sollen. Außerdem wird eine medikamentöse Gerinnungshemmung, meist mit ASS und Clopidogrel, begonnen.
Zur Behandlung gehören eine medikamentöse Rhythmuskontrolle und ein Schutz des Herzens vor Stress. Auch müssen die Gegenregulationen des Körpers zur Steigerung des Blutdrucks unterbunden werden, wenn das Herz diesen Anforderungen nicht gerecht werden kann (siehe unter Herzinsuffizienz).
Bis das Herz nach einem akuten Herzinfarkt auf stabilem Niveau arbeitet, dauert es einige Wochen. In dieser Zeit sollten Rehabilitationsmaßnahmen dazu beitragen, die Leistungsfähigkeit unter Kontrolle aufzubauen und eine Änderung der Lebensführung je nach individueller Situation einzuüben. Dazu gehört auch eine Ernährungsberatung und eine Anleitung zur Stressbewältigung. Blutdruck und Blutfette müssen unter Umständen medikamentös eingestellt werden.
Eigene Anstrengungen
Eigene Anstrengungen zur Rehabilitation und zu Vorbeugung erneuter kardialer Ereignisse sind sehr erfolgreich. Zu den unter Anleitung erlernbaren und selbst durchführbaren Maßnahmen gehören vor allem
- fettarme Kost mit omega-3-ungesättigten Fettsäuren
- kleine verteilte Mahlzeiten, kalorienadaptiert (bei Übergewicht Kalorienreduktion, siehe Ernährung bei Adipositas),
- Rauchen einstellen,
- körperliche Bewegung (z. B. mindestens täglich ½ h forsches Gehen, Fahrradfahren, Schwimmen – Beratung durch den Arzt),
- Übung in Stressbewältigung und Maßnahmen gegen evtl. auftretendes posttraumatisches Belastungssyndrom (PTBS),
- Zuverlässigkeit (Compliance) bei der Medikamenteneinnahme (ggf. Fettsenker, Diabetes-Behandlung, Blutdruck-Medikamente).
Diese Maßnahmen sind im Wesentlichen auch vorbeugend wirksam. Viele von ihnen gehören zum gesunden Lebensstil.
Vorbeugung
Die beste Vorbeugung beginnt schon früh im Leben mit viel körperlicher Bewegung, gesunder Ernährung und der Vermeidung von Risikofaktoren, wie vor allem Rauchen.
Aber auch dann, wenn bereits das Risiko für einen Herzinfarkt deutlich erhöht ist, was z. B. durch Bluthochdruck oder erhöhte Blutfette rasch zustande kommen kann, dann kann man immer noch das Risiko für einen Herzinfarkt senken, wenn man seinen Lebensstil anpasst: vermehrte körperliche Bewegung, Senkung der Blutfette und eines erhöhten Blutdrucks gegebenenfalls mit Hilfe von Medikamenten und eine mit Olivenöl und Nüssen angereicherte Mittelmeerdiät sind Maßnahmen, von denen man eine Senkung des Herzinfarktrisikos erwarten kann 3.
Empfehlungen, Tipps
→ Lebensstil
→ Rauchen aufhören
→ Gewicht abnehmen
Verweise
- Das Herz: Aufbau und Funktion
- Angina pectoris – einfach erklärt
- Koronarstent – einfach erklärt
- Herzattacke
- Koronare Risikofaktoren
- Gerinnungshemmung (Antikoagulation)
- Bluthochdruck – einfach erklärt
- Mittelmeerdiät wirksam gegen Herzkreislaufkrankheiten
- Ernährung bei Adipositas
- Stress – Stressbewältigung
Weiteres