Das Wichtigste verständlich
| Pfortaderthrombose bedeutet vollständiger oder teilweiser Verschluss der Pfortader (Vena portae) durch ein Blutgerinnsel (Thrombus). Ursachen: Häufigste Ursachen ist eine Flussverlangsamung durch eine Leberzirrhose, eine lokale Entzündung oder Krebs in der Nachbarschaft der Pfortader. Folgen: Ein Gerinnsel verengt oder verschließt die Pfortader und bewirkt damit einen vollständigen Blutstau. Dies führt zu einem Pfortaderhochdruck. Es entwickeln sich Umwegskreisläufe, die komplikationsträchtig sind. Akut eintretende Folgen sind Blutungen aus Krampfadern an der Magenwand oder der Speiseröhre (Fundus- und Ösophagusvarizenblutungen). Chronische Folgen sind eine Funktionsstörung des Gehirns (hepatische Enzephalopathie), eine Milzschwellung (Splenomegalie) und eine Verdauungs- und Resorptionsstörung im Darm, die auch zu einer unzuverlässigen Medikamentenwirkung führen. Diagnostik: Erkannt wird eine Pfortaderthrombose recht sicher durch eine Ultraschalluntersuchung des Bauchraums und speziell eine Duplexsonographie der Pfortader. Behandlung: Sie richtet sich nach der Grunderkrankung. Eine Gerinnungshemmung soll ein Fortschreiten der Thrombosierung verhindern und eine Wiedereröffnung ermöglichen. In einer kleinen Serie ist mit Fondaparinux eine Wiedereröffnung gelungen. Neuere orale Antikoagulanzien (DOAC) kommen ebenfalls infrage. Die Antikoagulation kommt vor allem bei Kandidaten für eine Lebertransplantation in Betracht. Bei einer Pfortaderverengung mit einem Restlumen kommt in geeigneten Fällen auch eine Stentbehandlung (TIPSS-Implantation) infrage. |
Ursachen
Eine Pfortaderthrombose kann durch verschiedene Ursachen ausgelöst werden:
- Direkt nach der Geburt wird sie durch eine Nabelveneninfektion und -thrombose ausgelöst,
- in der Folge einer Pankreatitis kann es zu einer Milzvenenthrombose und nachfolgend einer Pfortaderthrombose kommen,
- In der Folge eines Pankreaskarzinoms kann eine Infiltration der benachbarten Milzvene und Pfortader mit Thrombosierung kommen,
- Bi einer portaler Hypertension und erheblicher Verlangsamung oder Umkehr des Pfortaderflusses infolge einer Leberzirrhose steigt das Risiko für eine Pfortaderthrombose,
- Paraneoplasie: hierbei kommt es durch Wirkung von Mediatoren, die einem Tumor entstammen, zu einer erhöhten Gerinnbarkeit des Bluts mit allgemeiner Thromboseneigung. Wenn zudem der Pfortaderfluss verlangsamt ist oder/und ein Nachbarschaftsprozess zu einer Irritation der Pfortader- oder Milzvenenwand führt, kommt es leicht zur Pfortaderthrombose.
Klinisches Bild
Symptome: Die akute Pfortaderthrombose ist häufig ein lebensbedrohliches Ereignis. Der Bauch kann durch Meteorismus und Aszites stark und schmerzhaft anschwellen. Das Blut staut sich in der Milz und im Darmkanal. Eine akute Milzschwellung (Splenomegalie) kann selbst schmerzhaft sein. Die Blutstauung im Darmkanal kann zu Durchfällen und Subileussymptomatik führen; und sie führt zu einer Resorptionsstörung von Nahrungsbestandteilen und von Medikamenten.
Symptommilderung durch Umwegskreislauf: Bei einer Pfortaderthrombose entwickelt sich im Laufe von Wochen und Monaten ein ausgedehnter Umwegskreislauf. Im Laufe der Zeit kann eine „kavernöse Transformation“ der Pfortader durch Erweiterung der begleitenden Venen und der Vasa vasorum eine Entlastung bringen. Die Druckentlastung im Zuflussgebiet der Pfortader, der Mesenterialvenen und der Milzvene kann zu einer allmählichen Abnahme der Oberbauchbeschwerden führen.
Unter Antikoagulation kann es in den Anfangsstadien zu einer Wiedereröffnung oder Erweiterung eines Restlumens der Pfortader kommen, was zu einer rascheren Besserung der Symptomatik führt.
Diagnostik
Hinweise: An eine Pfortaderthrombose sollte gedacht werden, wenn bei einer bestehenden akuten oder chronischen Lebererkrankung, speziell bei einer ausgeprägten Leberzirrhose, oder bei einer akuten oder chronischen Pankreatitis plötzlich Bauchschmerzen auftreten oder Bauchschmerzen sich stark und rasch verschlechtern.
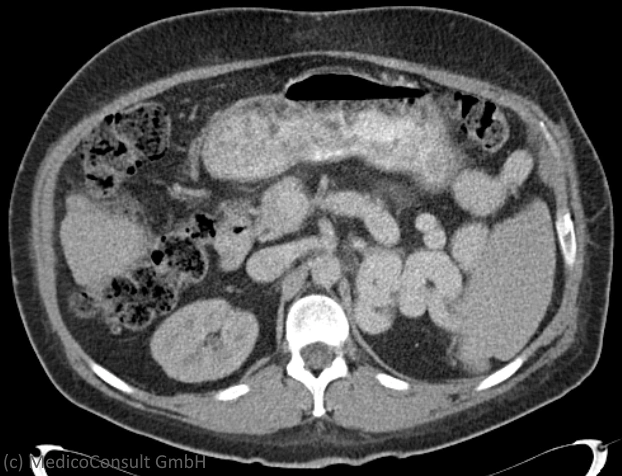
Der Nachweis einer Pfortaderthrombose erfolgt durch bildgebende Verfahren. Meist zeigt bereits die rasch durchführbare Ultraschalluntersuchung des Abdomens den thrombotischen Verschluss der Pfortader, oft zudem auch der Milzvene (Milzvenenthrombose). Die Milz wird vergrößert gefunden (Splenomegalie). Durch Duplexsonographie der Pfortader kann erkannt werden, ob ein Restlumen durchflossen wird, wie ausgedehnt die Thrombose ist und ob sich bereits eine kavernöse Transformation gebildet hat. Wenn bei Meteorismus schlechte Schallbedingungen vorliegen, ist ein Angio-CT indiziert.
Therapie
Zur Behandlung einer Pfortaderthrombose kommt je nach Grunderkrankung eine Antikoagulation (z. B. anfangs „Vollheparinisierung“, später orale Antikoagulation) in Betracht.
Warfarin (Cumarinderivat, ähnlich Marcumar): Es scheint eine bessere Wiedereröffnungsrate aufzuweisen als Aspirin und Clopidogrel. 1
Fondaparinux: In einer kleinen Serie von 7 Patienten mit dekompensierter Leberzirrhose wurde mit Fondaparinux in jedem Fall eine Wiedereröffnung erreicht 2. Eine Antikoagulation kommt vor allem vor einer Lebertransplantation in Betracht. 3.
TIPSS: Wenn der Pfortaderthrombose ursächlich eine Leberzirrhose zugrunde liegt, kann auch eine TIPSS-Behandlung zur Verbesserung des venösen Abstroms Erfolg versprechen. Voraussetzung ist ein offener und gut zugänglicher intrahepatisch Portalvenenast. 4
Wiedereröffnung: Eine frisch thrombotisch verschlossene Pfortader kann mit einer modifizierten Kathetertechnik wiedereröffnet werden. Bei allen 9 Patienten einer veröffentlichten Serie wurde nach Tipps ein portosystemischer Druckgradienten von 12 mmHg oder eine prozentuale Reduzierung von 25 % bis 50 % vom Ausgangswert erreicht 5.
Eine vergleichende Untersuchung von Studien zeigte, dass eine Antikoagulationstherapie, einschließlich DOAC (Dabigatran, Rivaroxaban, Apixaban oder Edoxaban), mit einer erhöhten Rekanalisationrate und einem langsameren Fortschreiten der Pfortaderthrombose bei Leberzirrhose verbunden war, und zwar ohne signifikanten Anstieg von Blutungskomplikationen. Insbesondere Edoxaban zeigte im Vergleich zur herkömmlichen Antikoagulation mit Cumarinen eine überlegene Wirksamkeit 6 2
→ Auf facebook informieren wir Sie über Neues und Interessantes!
→ Verwalten Sie Ihre Laborwerte mit der Labor-App Blutwerte PRO – mit Lexikonfunktion.
Verweise
Weiteres
- Medicine (Baltimore). 2017 Nov;96(45):e8498. doi: 10.1097/MD.0000000000008498.[↩]
- Medicine (Baltimore). 2017 Oct;96(42):e8256. doi: 10.1097/MD.0000000000008256.[↩][↩]
- GE Port J Gastroenterol. 2023 Oct 18;31(2):77-88[↩]
- Hepatol Int. 2012 Jun;6(3):576-90. doi: 10.1007/s12072-011-9324-5[↩]
- Diagn Interv Radiol. 2021 Mar;27(2):257-262. doi: 10.5152/dir.2020.20461[↩]
- Clin Appl Thromb Hemost. 2024 Jan-Dec;30:10760296241303758. doi: 10.1177/10760296241303758[↩]