Eine Sedierung (medikamentöse Ruhigstellung) wird in der Medizin verwendet, wenn der durchzuführende diagnostische oder therapeutische Eingriff für den Patienten besonders belastend ist oder wenn eine besondere Ruhigstellung für den geplanten Eingriff gewährleistet werden soll. Eine Analgosedierung, also die Kombination eines Sedativums mit einem Schmerzmittel (Analgetikum), wird bei potenziell schmerzfaften Eingriffen verwendet. Damit kann eine Narkose oft vermieden werden. Häufige Indikationen stellen endoskopische Eingriffe dar.
→ Beruhigungsspritze bei einer Spiegelung – Patienteninfos
Indikationen in der Endoskopie
Eine Sedierung bei der Gastroskopie (Ösophagogastroduodenoskopie, ÖGD) ist nicht immer erforderlich, wird aber gerne zur Beruhigung ängstlicher oder empfindlicher Patienten eingesetzt.
Eine Sedierung bei therapeutischen Eingriffen im oberen Magendarmkanal ist indiziert, wenn besondere Reglosigkeit für interventionelle Eingriffe erforderlich ist, beispielsweise bei der Sklerosierung von Ösophagusvarizen, der Bougierung von Stenosen oder der Anlage einer PEG-Sonde zur enteralen Ernährung bei oraler Mangelabnahme.
Eine Sedierung bei der Koloskopie ist nicht immer erforderlich. Laut einer Studie ist sie in 95 % nicht notwendig 1, wird aber vielfach gewünscht und wird als wohltuend empfunden. Sie kann erforderlich werden bei verwachsungsbedingten Schmerzen oder stark verschlungenem Verlauf des Kolons. Sie wird aber häufig auch wegen Ängstlichkeit und Unruhe der Patienten eingesetzt und kann stressbedingte Tachykardie und Hypertonie rasch normalisieren oder ihnen vorbeugen.
Eine Sedierung bei der ERCP ist erforderlich, um die notwendige Ruhe des Patienten zu gewährleisten.
Medikamente zur Sedierung
In der Regel werden Kombination eines Sedativums / Anästhetikums und eines Analgetikums verwendet. Bewährte Kombinationen sind eine geringe Dosis von Midazolam zur vegetativen Dämpfung, Propofol zur Sedierung (nach Effekt dosiert) und Fentanyl oder Ketamin. 2 3 Wenn eine Einschränkung der Leberleistung (bzgl. Medikamentenstoffwechsel) vorliegt, führt die langsame Aufdosierung nach Effekt zu einer recht sicheren Analgosedierung. 4 5
Midazolam
Es ist ein Sedativum mit amnestischen Eigenschaften und mit kurzer Halbwertszeit (t 1/2 = 30 Minuten). Erholungszeit (bis zur Ansprechbarkeit) bis zu 1 Stunde. Für eine zusätzliche Analgesie wird meist Pethidin verwendet. Midazolam wirkt bei vielen Menschen auch retrograd amnestisch.
Propofol
Propofol ist ein kurz wirksames Anästhetikum (t 1/2 = 2-4 Minuten) ohne analgetische Eigenschaften, das in niedrigen Dosen als Sedativum benutzt werden kann. Erholungszeit 10 – 20 Minuten. Es bewirkt keine Nausea. Es muss kontinuierlich titriert werden, bei der Narkose durch Infusion (über einen Perfusor). Es senkt dosisabhängig den Blutdruck, erweitert die Gefäße und reduziert das Herzzeitvolumen. Es senkt auch die Atemtätigkeit. Es gibt kein Antidot. Unter erfahrener Überwachung und bei vorsichtiger Dosierung hat sich Propofol als ein sehr sicheres und gut steuerbares Medikament herausgestellt, das sich auch für flache Sedierungen eignet und in der Endoskopie zunehmend Verwendung findet. 6
Verabreichung: In den USA wird es oft von Pflegepersonal verabreicht, was sich als eine sichere Methode herausgestellt hat. 7 8 In Indien hat sich eine vom Endoskopiker geleitete, vom Pflegepersonal verabreichte Sedierung mit Propofol bei einer ERCP als praktisch, effizient, zeitsparend und sicher erwiesen. 9
Gegenüber Midazolam waren in einer Studie unter Propofol etwas häufiger kardiopulmonale Ereignisse (Sauerstoffsättigung unter 90%, systolischer RR unter 90 mm Hg oder Herzfrequenz unter 50/min) registriert worden (23,7 vs. 16 %); alle waren gut beherrschbar gewesen, keines hatte zum Abbrechen der Untersuchung gezwungen. 10 Bei Patienten, die eine paradoxe Reaktion auf Midazolam entwickelten, erwies sich Propofol als sicher und wirksam. 11 Propofol ist laut einer Datenauswertung auch bei Kindern ein wirksames und sicheres Sedierungsmittel. 12
Bei Kindern wird zur Sedierung oft Propofol mit Ketamin kombiniert. 13
Fentanyl
Fentanyl ist ein stark wirksames Analgetikum und kein Sedativum, weshalb es oft mit Midazolam kombiniert wird. In der Dosis von 25 mcg (hochtitriert bis 50 mcg) führt es zu einer komfortablen Untersuchung für den Patienten und hat den Vorteil, praktisch keine Kreislaufprobleme (wie Blutdruck- und Pulsabfall) oder respiratorischen Komplikationen (wie Hypoxämie) hervorzurufen. 14
Bei Erwachsenen hat die Kombination Propofol/Ketamin gegenüber Propofol/Fentanyl in einer Untersuchung eine bessere Bewertung bezüglich Effekt einer „conscious sedation“ bei einer Koloskopie erhalten. 15
Remimazolam
Remimazolam ist eine dem Midazolam verwandte Substanz (ein Benzodiazepin) mit rascher metabolischer Inaktivierung und Eliminationsrate. Es scheint sich wegen der guten Steuerbarkeit und niedrigen Nebenwirkungsrate als eine ideale Substanz zur kurzzeitigen intravenösen Sedierung und Anästhesie zu eignen. Größere Studien zum Einsatz in der Endoskopie sind erwartbar. 16 Gegenüber Midazolam ermöglicht es eine Reduktion von Fentanyl als Analgetikum. 17
Ketamin
Ketamin wird häufig bei Kindern zur Sedierung verwendet. Es hat den Vorteil, dass es neben einer intravenösen auch eine intranasale Applikationsart gibt. Eine Studienauswertung ergab in vier von sieben Studien zur intranasalen Anwendung eine überlegene Sedierung gegenüber Vergleichspräparaten und führte bei 148/175 (85 %) der Kinder (0 – 14 Jahre) zu einer angemessenen Sedierung. 18
Überwachung bei Analgosedierung
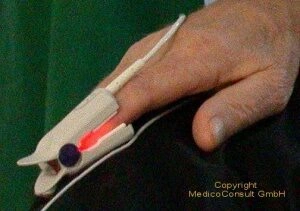
Die Dosierung der Medikamente wird individuell gewählt und nach Effekt eingestellt. Während einer Analgosedierung werden routinemäßig kontinuierlich Puls und Sauerstoffgehalt des Bluts kontrolliert. Droht die Sättigung des Bluts mit Sauerstoff zu gering zu werden, wird Sauerstoff über eine Nasensonde zugeführt. Bei zu niedriger Herzfrequenz kann medikamentös gegengesteuert werden; auch kann eine günstigere Lage des Endoskops bei der Dickdarmspiegelung (Koloskopie) bereits zu einer Verbesserung der Kreislaufsituation führen. Die Überwachung erfolgt durch Geräte automatisch. Meistens werden „Pulsoximeter“ verwendet; sie geben bei Grenzwertüberschreitungen Alarm. Eine Korrektur ist im Allgemeinen problemlos möglich; nur sehr selten muss eine Untersuchung abgebrochen werden. Personal zu Überwachung und Steuerung der tiefen Sedierung unabhängig von der Pulsoximetrie und zur Beherrschung seltener, ernstlicher Komplikationen muss natürlich vorgehalten werden. Unter Umständen muss eine Untersuchung im Bereich einer Klinik durchgeführt werden, die auf schwierige Fälle eingerichtet ist.
Mögliche Komplikationen
Komplikationen einer Sedierung bei einer Endoskopie sind sehr selten. Zu beachten sind unter Sedierung die Atemtätigkeit (Hypoventilation?), vasovagale Reaktionen (durch Dehnung der Darmwand wegen Luftinsufflation oder durch Zug am Mesenterium) mit Hypotension, Arrhythmien. Die Komplikationen sind medikamentenabhängig (je nach Sedativum, Analgetikum, Dosis), können jedoch auch durch untersuchungsbedingt ausgelöste vagale Reflexe mitgetriggert werden. Nur 0,26 % einer großen Patientengruppe (10,662 Patienten) bedurften eine vorübergehende Sauerstoffversorgung (z. B. über die Nasensonde) 19.
Bei einer obstruktiven Schlafapnoe wurde unter Propofol bei einer ambulanten oberen Magenspiegelung kein erhöhtes Risiko für kardiopulmonale Komplikationen gefunden 20.
Qualitätssicherung
Eine Sedierung bei endoskopischen Untersuchungen erfordert eine gute Kenntnis der verwendeten Medikamente und eine ständige Aufmerksamkeit bezüglich möglicher Kreislaufreaktionen. Dazu werden Untersucher und Assistenzpersonal geschult. Ein Ausbildungscurriculum der europäischen gastroenterologischen Gesellschaften gewährleistet die Vermittlung von Sachkenntnis. Komplikationen werden registriert, gemeldet und analysiert. 21 22
Leitlinien zur Sedierung bei gastrointestinalen Endoskopien helfen, Komplikationen zu vermeiden. 23 24
→ Auf facebook informieren wir Sie über Neues und Interessantes!
→ Verwalten Sie Ihre Laborwerte mit der Labor-App Blutwerte PRO – mit Lexikonfunktion.
Verweise
Referenzen
- Eckardt VF et al. Gastrointest Endosc 1999; 49: 560-565[↩]
- Saudi J Anaesth. 2022 Oct-Dec;16(4):423-429. doi: 10.4103/sja.sja_488_22[↩]
- J Clin Anesth. 2015 Jun;27(4):301-6. DOI: 10.1016/j.jclinane.2015.03.017[↩]
- Gastrointest Endosc. 2011 Jan;73(1):45-51, 51.e1. doi: 10.1016/j.gie.2010.09.025[↩]
- World J Gastrointest Endosc. 2021 Jul 16;13(7):210-220. DOI: 10.4253/wjge.v13.i7.210[↩]
- Am J Gastroenterol 2005; 100: 1957-1963[↩]
- Am J Gastroenterol. 2004 Jan;99(1):52-6[↩]
- Gastrointest Endosc. 2007 Sep;66(3):443-9[↩]
- Prz Gastroenterol. 2021;16(4):324-329. doi: 10.5114/pg.2021.111764.[↩]
- Endoscopy 2009; 41: 295-298[↩]
- Clin Endosc. 2022 Mar;55(2):234-239. doi: 10.5946/ce.2021.126[↩]
- Clin Endosc. 2013 Jul;46(4):368-72. DOI: 10.5946/ce.2013.46.4.368[↩]
- Pediatr Emerg Care. 2012 Dec;28(12):1391-5; quiz 1396-8. doi: 10.1097/PEC.0b013e318276fde2.[↩]
- Surg Endosc. 2007 Sep;21(9):1631-6[↩]
- Anesth Pain Med. 2013 Summer;3(1):208-13. doi: 10.5812/aapm.9653.[↩]
- Korean J Anesthesiol. 2022 Aug;75(4):307-315. doi: 10.4097/kja.22297[↩]
- Endosc Int Open. 2022 Apr 14;10(4):E378-E385. doi: 10.1055/a-1743-1936.[↩]
- PLoS One. 2017 Mar 20;12(3):e0173253. DOI: 10.1371/journal.pone.0173253[↩]
- Am J Gastroenterol. 2009 Jul;104(7):1650-5[↩]
- Curr Opin Gastroenterol. 2010 Sep;26(5):421-4[↩]
- Gastrointest Endosc Clin N Am. 2016 Jul;26(3):553-62. doi: 10.1016/j.giec.2016.02.008[↩]
- Anasthesiol Intensivmed Notfallmed Schmerzther. 2021 Mar;56(3):201-209. German. DOI: 10.1055/a-1017-9138[↩]
- Dig Endosc. 2021 Jan;33(1):21-53. DOI: 10.1111/den.13882[↩]
- Pediatrics. 2019 Jun;143(6):e20191000. doi: 10.1542/peds.2019-1000[↩]