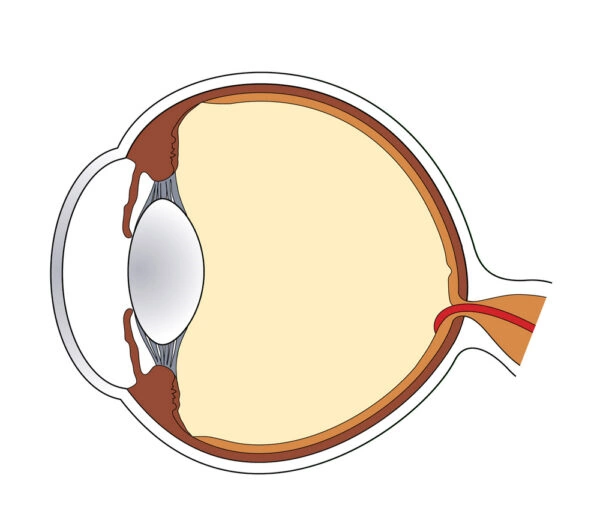
Das Wichtigste verständlich
| Das Glaukom (grüner Star) ist eine Erkrankung des Auges, die durch eine Schädigung der Netzhaut (Retina) und des Sehnerven (Nervus opticus) gekennzeichnet ist.
Es ist eine neurodgenerative Erkrankung und geht häufig, jedoch nicht immer, mit einem erhöhten Augeninnendruck einher. Grob werden zwei Formen unterschieden.
ANZEIGE
Das primäre Offenwinkelglaukom (Weitwinkelglaukom, engl.: open angle glaucoma) ist die häufigste Form des Glaukoms und gehört weltweit zu den häufigsten Ursachen einer allmählich einsetzenden Erblindung. Das Engwinkelglaukom dagegen ist deutlich seltener und neigt zu einen akuten Glaukomanfall, der eine Notfallintervention notwendig macht. Das Glaukom ist mit einer Zerstörung von Sehzellen (retinale Ganglienzellen) und der von ihnen ausgehenden und ins Gehirn ziehenden Nervenfasern verbunden. In > 60 % der Fälle besteht ein erhöhter Augeninnendruck; in etwa 40 % liegt ein Normaldruckglaukom vor. |
Das Offenwinkelglaukom
Allgemeines
Offenwinkelglaukome machen etwa 90 % aller Glaukome aus. Sie sind lange Zeit symptomlos und manifestieren sich erst relativ spät durch Gesichtsfeldeinbuße. Akute Verschlechterungen (Glaukomanfälle, wie beim Engwinkelglaukom) kommen nicht vor.
Es werden zwei Formen unterschieden:
Beim sekundären Offenwinkelglaukom kann der Kammerwasserabfluss durch Pigmentablagerungen (Pigmentdispersionsglaukom) oder Proteinablagerungen (Pseudoexfolationsglaukom) behindert sein.
Beim primären Offenwinkelglaukom ist der Pathomechanismus weitgehend ungeklärt. 1
Der normale Augeninnendruck liegt zwischen 11 und 21 mmHg. Über eine chronische Druckschädigung des Sehnerven kommt es zu einer Abflachung und muldenförmigen Exkavation der Papille, dem Austrittsort des Sehnerven aus dem Auge (Optikusatrophie), und zu einem Geschichtsfelddefekt mit Visusverschlechterung. Größere Gesichtsfeldausfälle können grob durch eine Fingerperimetrie entdeckt werden, kleinere werden durch ophthalmologische Untersuchung erfasst.
Gegenüber dem grünen Star hat der graue Star (Katarakt) nichts mit dem Augendruck zu tun; er wird durch eine Linsentrübung verursacht.
Eine ausführliche Darstellung der Glaukom-Problematik ist in den Europäischen Leitlinien zu finden. 2 3
Entstehung des Offenwinkelglaukoms
Zirkulation des Kammerwassers: Das primäre Offenwinkel- bzw. Weitwinkelglaukom ist durch einen chronisch erhöhten Augeninnendruck bedingt. Das Kammerwasser, welches durch den Ziliarkörper (Aufhängung der Linse) gebildet wird, kann in den meisten Fällen nur bei erhöhtem Druck durch das seitliche Trabekelnetzwerk und den Schlemm`schen Kanal abfließen. Der erhöhte Augeninnendruck geht mit einem fortschreitenden Abbau von Nervenzellen der Retina (Netzhaut) einher. Auch deren Ausläufer, die Axone, die sich im blinden Fleck (Papille) zum Sehnerven vereinigen, gehen unter. Dies führt zu einer erkennbaren Abflachung und Exkavation des Sehnerven (Atrophie des Nervus opticus).
Unterschiedliche Auswirkungen eines erhöhten Innendrucks: Die Zerstörung der retinalen Sehzellen bedeutet einen zunehmenden irreversiblen Sehschaden (Visusverlust). Die ablaufenden Prozesse der Selbstzerstörung (Apoptose) der Sehzellen werden nur unzureichend durch Prozesse der Selbstheilung (Autophagie) ausgeglichen. Für dieses Ungleichgewicht sind genetisch/epigenetische Einflüsse verantwortlich, die individuell unterschiedlich ablaufen können. Dies kann erklären, warum einige Menschen trotz nur gering oder nicht erhöhtem Augendruck ein Glaukom entwickeln, andere selbst mit erhöhtem Druck dagegen nicht. 4 5
Ursachen, Genetik
Beim selteneren familiären Glaukom mit einer genetischen Veranlagung (mit autosomal dominanter Vererbung, nur etwa 10 % der Fälle nachweisbar) lassen sich verschiedene Genanomalien finden; zu ihnen gehören Myocilin (MYOC, GLC1A), Optineurin (OPTN, GLC1E) und die WD-Wiederholungsdomäne 36 (GLC1G). 6
Risikofaktoren
Folgende Konstellation gelten als Risikofaktoren: höheres Alter, Glaukom in der Familiengeschichte, Verwendung von systemischer oder topischer (örtlich applizierter) Kortikosteroide (z. B. bei der Behandlung von allergischen oder autoimmunen Krankheiten).
Symptome
Symptome sind vor allem ein Druckgefühl am Auge, Kopfschmerzen und allmählich zunehmende Seheinschränkung. Die Progredienz ist variabel. Das Weitwinkelglaukom mit seiner Symptomatik tritt typischerweise beidseitig und meist erst nach dem 40. Lebensjahr auf.
Wenn eine akute Symptomatik und eine Augenrötung zusammenkommen, kann ein akuter Glaukomanfall vorliegen, der als Notfall zu betrachten ist. In diesem Fall liegt wahrscheinlich kein Weitwinkel- sondern ein Engwinkelglaukom vor.
Diagnostik
Die wichtigsten diagnostischen Maßnahmen sind eine Spiegelung des Auges, eine Augendruckmessung (Tonographie) und eine Gesichtsfeldmessung. Es können Spezialuntersuchungen folgen. Ein akuter Winkelblock erfordert eine Notfalldiagnostik. Bei einer mikroskopischen Spiegelung (Gonioskopie) ist der Kammerwinkel offen. Beim akuten Winkelblock ist er durch die Iris dagegen verschlossen. Durch eine frühe Diagnosestellung und Therapieeinleitung kann eine Erblindung verhindert werden.
Die Gesichtsfeldmessung (Perimetrie) weist meist eine von außen nach innen zunehmende Einengung auf. Zudem kommt es zu einer Einschränkung des Sehkontrasts und des Farbsinns.
Die Augenspiegelung (Ophthalmoskopie) lässt eine Abflachung bzw. Exkavation der Papille (Sehnerbeneintritt) erkennen.
Die Druckmessung (Tonographie) dokumentiert einen erhöhten Augeninnendruck. In 25 – 50 % der Fälle werden jedoch Werte unter 22 mm Hg (obere Normgrenze ist 21 mm Hg) gefunden. Eine beträchtliche Anzahl von Betroffenen mit erhöhtem Augeninnendruck entwickelt nie ein Glaukom. 4
Die weitere Diagnostik beinhaltet die Perimetrie (Gesichtsfeldbestimmung) und kann in besonderen Fällen bildgebende Spezialtechniken umfassen, einschließlich konfokaler Scanning-Laser-Ophthalmoskopie, Scanning-Laserpolarimetrie und optischer Cohaerenztomographie zur quantitativen Bestimmung des Verlusts der Sehnervenfasern (Axone der retinalen Ganglienzellen), die vor allem bei der Frühdiagnostik und zur Verlaufskontrolle eingesetzt werden.
Behandlung
Medikamente
Die Behandlung erfolgt primär medikamentös. Bei einem Fortschreiten kann eine operative Behandlung oder eine Lasertherapie erforderlich werden.
Verschiedene medikamentöse Prinzipien können die Produktion des Kammerwassers und den Augeninnendruck senken (Prostaglandinderivate, Betablocker, Carboanhydrasehemmer). Sie müssen individuell angepasst werden. Ebenso wird der Zieldruck im Normbereich unter 21 mm Hg individuell festgelegt.
Zur Behandlung stehen 5 Hauptklassen an drucksenkenden Medikamenten zur Verfügung:
- ß-Blocker,
- α-Agonisten,
- Carboanhydrasehemmer,
- Miotika (Parasympathomimetika) und
- Prostaglandinanaloga.
Auch Paracetamol vermag den Augeninnendruck (über ein Abbauprodukt, das an Canabinoidrezeptoren andockt) zu senken. 7 8
Neue Perspektive: Medikamente, die in die Abbauprozesse der Sehzellen in der Retina (Regenbogenhaut im Auge) eingreifen, scheinen eine neue Therapieoption werden zu können. In dieser Beziehung spielen Adenosinrezeptoren als therapeutische Ziele eine Rolle. Studien sind abzuwarten. 5 9 10
Ernährung
Eine Reihe von Erfahrungsberichten und theoretischen Erwägungen sprechen für eine gewisse neuroprotektive Wirkung von Nutrizeutika (natürlichen, in Nahrungsmitteln enthaltenen Produkten), die meist eine antioxidative und entzündungshemmende Wirkung entfalten. Zu ihnen gehören u.a. Gingko, Curcumin, Koffein, Resveratrol und die Vitamine B3 und D. Studienbelege fehlen. 11 Für Baicalin (getrocknete Wurzel von Scutellaria baicalensis, Chinesische Medizin) wurde nachgewiesen, dass es den Stoffwechsel der Retinazellen (die PI3K/AKT-Signalgebung) in vitro und in vivo in einer günstigen Weise reguliert. Die Forscher zeigten, dass die Anzahl der Sehzellen bei Glaukommäusen signifikant verringert und dann durch Baicalinbehandlung erhöht werden konnte. 12
Grüner Tee enthält Epigallokatechingallat (EGCG), welches als wirksames Prinzip bei der Senkung des Augeninnendrucks anzusehen ist. In einer Studie sank der Druck deutlich, wohingegen in der Kontrollgruppe keine Senkung festzustellen war: Druckabnahme 2 h nach grünem Tee links um 2,18 ± 3,19 mm, rechts um 2,59 ± 1,97 mm Hg und 1 h nach EGCG-Extrakt links um 2,41 ± 2,98 mm Hg; rechts um 1,94 ± 1,98 mm Hg. 13
Interventionelle Therapie
Es stehen hauptsächlich 2 Methoden zur Auswahl, die Laserbehandlung (Lasertrabekuloplastie) und die Operation.
Die Lasertrabekuloplastie verbessert den Abfluss des Kammerwassers indem koagulative thermische Energie auf das Trabekelwerk angewendet wird. Die SLT (selective laser trabeculoplasty) zielt mit kurzer Strahlungsdauer selektiv auf die pigmentierten Zellen der Trabekel. Die Komplikationsrate durch Einbeziehung benachbarter Strukturen ist gering, aber immer noch nicht vernachlässigbar. Es kann zu schwerwiegenden Komplikationen kommen, wie Spitzen des intraokularen Drucks (IOD), akute Iritis und retinale Nebenwirkungen wie ein Makulaödem. Eine Micropulse-Laser-Trabekuloplastie (MLT) stellt eine Verbesserung dar. Eine Untersuchung zeigt, dass MLT eine signifikant geringere Inzidenz von Druckspitzen nach dem Eingriff aufweist als SLT. Allerdings ist die Langzeiterfolgsrate nach 1 Jahr nur 50%. 14
Die Operation verbessert ebenfalls den Kammerwassenabfluss. Es stehen verschiedene Verfahren zur Verfügung. Im Vordergrund steht die Herstellung eines Abflusses aus der Vorderkammer unter die Bindehaut bzw. eine verbesserte Drainage über den Schlemm´schen Kanal. Drainageimplantate erweitern die Auswahl der Therapiemethoden. 15
Das Engwinkelglaukom
Das chronische Engwinkelglaukom: Es ist ähnlich dem Offenwinkelglaukom lange Zeit symptomlos oder symptomarm. Verschwommensehen und Kopfschmerzen führen zur Diagnostik. Die „Gonioskopie“ lässt den engen Kammerwinkel und Synechien (Verklebungen) erkennen. Meist wird eine Laseriridotomie als Therapie empfohlen.
Akuter Glaukomanfall
Ein akuter Glaukomanfall beim Engwinkelglaukom geht mit akuten Augenschmerzen, akuter Sehverschlechterung, Augerötung, Kopfschmerzen, Übelkeit und Erbrechen einher. Der Augeninnendruck übersteigt 30 mmHg; die Pupille ist meist mittelweit und starr. Er ist ein ein ophthalmologischer Notfall zu behandeln.
Entstehung
Das Glaukom durch Winkelblockade führt unbehandelt zu Erblindung. Es entsteht durch eine „Verstopfung“ des Trabekelwerks des Kammerwinkels (in der Augenvorderkammer zwischen Iris und Hornhaut), so dass das Kammerwasser nicht abfließen kann und sich im Auge staut. Es kommt innerhalb von Stunden zu einer Erhöhung des Augeninnendrucks (> 21 mmHg; 2.8 kPa), roten Augen und Verschwommensehen. Es kann zu Gesichtsfeldausfällen kommen. Der Kontakt von Iris und Linse erzeugt am Pupillenrand einen Pupillenblock, der zu einer Erhöhung des Widerstands gegen das Abfließen von Kammerwasser führt.
Ursache
Die häufigste Ursache ist ein Pupillenblock bei vorbestehendem engem Kammerwinkel, wie er häufiger bei Kurzsichtigkeit vorkommt. 16
Symptome
Die Symptomatik ist durch heftigste Augen- und Kopfschmerzen gekennzeichnet.
Diagnostik
Die Diagnostik mit Augendruckmessung und Spiegelung wird angestoßen durch
- akute Augenschmerzen zusammen mit
- plötzlicher Erweiterung der Pupille und
- Augenrötung.
Therapie
Die Behandlung stützt sich initial auf Medikamente. Es stehen verschiedene Wirkstoffe (wie Timolol, Pilocarpin und Acetacolamid) zur Verfügung. In der Folgephase kann meist eine Laseriridotomie (Herstellung einer verbesserten Passage des Kammerwassers von der Hinterkammer in die Vorderkammer durch Laseranwendung) zur Verbesserung der Kammerwasserdrainage durchgeführt werden. Die Behandlung muss rasch einsetzen, da eine Visusverschlechterung nicht reversibel ist.
Die akute periphere Laser-Iridotomie („Iridotomie“, ein Verfahren zur Beseitigung einer Pupillenblockade), hat zum Ziel, das Kammerwasser von der hinteren in die vordere Augenkammer zu leiten. Dazu wird ein Loch in die Iris mit einem Laser „gebrannt“. Diese Methode wird allerdings nicht als prophylaktische Maßnahme bei einer Engwinkelkrankheit empfohlen: „Die periphere Laser-Iridotomie hatte eine bescheidene, wenn auch signifikante, prophylaktische Wirkung. Angesichts der geringen Inzidenzrate von Folgen, die keine unmittelbare Gefährdung des Sehvermögens darstellen, ist der Nutzen einer prophylaktischen peripheren Laser-Iridotomie begrenzt.“ 17
Zu beachten ist, dass eine Anwendung von Augentropfen mit nicht-selektiven ß-Blockern bei Menschen mit Asthma ein Asthmaanfall auslösen kann. 18
→ Auf facebook informieren wir Sie über Neues und Interessantes!
→ Verwalten Sie Ihre Laborwerte mit der Labor-App Blutwerte PRO – mit Lexikonfunktion.
Verweise
Weiteres
- Dtsch Arztebl Int 2020; 117: 225-34; DOI: 10.3238/arztebl.2020.0225[↩]
- European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition.[↩]
- Br J Ophthalmol. 2021 Jun;105(Suppl 1):1-169. DOI: 10.1136/bjophthalmol-2021-egsguidelines.[↩]
- JAMA. 2014 May 14;311(18):1901-11. DOI: 10.1001/jama.2014.3192 [↩][↩]
- Front Cell Dev Biol. 2022 Dec 14;10:1068213. DOI: 10.3389/fcell.2022.1068213.[↩][↩]
- JAMA. 2014 May 14;311(18):1901-11. DOI: 10.1001/jama.2014.3192[↩]
- Clin Ophthalmol . 2013;7:219-27. doi: 10.2147/OPTH.S38473.[↩]
- Clin Ophthalmol . 2016 Jul 13;10:1283-9. doi: 10.2147/OPTH.S87988[↩]
- Expert Opin Ther Targets. 2021 Jul;25(7):585-596. DOI: 10.1080/14728222.2021.1969362[↩]
- J Ophthalmol. 2025 Jul 31;2025:8476785. doi: 10.1155/joph/8476785[↩]
- Nutrients. 2022 Jan 26;14(3):534. doi: 10.3390/nu14030534[↩]
- Bioengineered. 2021 Dec;12(2):10187-10198. DOI: 10.1080/21655979.2021.2001217[↩]
- Int J Ophthalmol. 2022 May 18;15(5):747-752[↩]
- Int J Ophthalmol. 2023 Jan 18;16(1):75-80. DOI: 10.18240/ijo.2023.01.11[↩]
- Dev Ophthalmol. 2017;59:43-52. doi: 10.1159/000458485.[↩]
- Br J Hosp Med (Lond). 2019 Dec 2;80(12):C174-C179. doi: 10.12968/hmed.2019.80.12.C174[↩]
- Lancet. 2019 Apr 20;393(10181):1609-1618. doi: 10.1016/S0140-6736(18)32607-2[↩]
- Br J Clin Pharmacol. 2016 Sep;82(3):814-22. DOI: 10.1111/bcp.13006[↩]