Allgemeines
Das Caroli-Syndrom ist eine angeborene anatomische Anomalie von Gallenwegen in der Leber, die durch ampulläre Erweiterungen gekennzeichnet ist. In ihnen entwickeln sich bevorzugt bakterielle Entzündungen (eitrige Cholangitis) und entzündliche Gallensteine.
Klinik und Verlauf
Ein Caroli-Syndrom wird klinisch erst auffällig, wenn Komplikationen auftreten. Es prädisponiert zu einer intrahepatischen Konkrementbildung und lokalen Cholangitis mit Fieber und Schmerzen unter dem rechten Rippenbogen. Meist wird zunächst unter der Annahme einer bakteriellen Gallenwegsentzündung antibiotisch behandelt, ohne die genauere Ursache zu kennen. Allerdings treten in vielen Fällen solche Symptome episodenhaft immer wieder auf. Rezidivierende Gallenwegsentzündungen sollten an ein Caroli-Syndrom als Ursache denken lassen.
Das Caroli-Syndrom kann in jedem Lebensalter manifest werden. Bereits bei Kindern im Alter von unter 1 Jahr können Leberabszesse und Vernarbungen zu lebensbedrohlichen Verläufen führen und zu einer Lebertransplantation (bzw. Teiltransplantation) zwingen.
Bei rezidivierenden Gallengangsentzündungen steigt das Risiko einer malignen Entartung. Als Komplikation kann daher ein cholangioläres Karzinom entstehen. Die Inzidenz ist allerdings mit 6 bis 8 % gering; dennoch wird zu einer operativen Behandlung geraten. 1 2
Die Fehlbildung im Gallengangsystem ist häufig assoziiert mit weiteren Fehlbildungen, so mit polyzystischen Veränderungen an den Nieren. 3
→ Eitrige (bakterielle) Cholangitis
→ Gallensteinleiden
Diagnostik
Rezidivierende bakterielle Gallenwegsentzündungen veranlassen eine genauer Ursachendiagnostik. Laborwerte können auf eine bakterielle Entzündung der Gallenwege hindeuten. Entscheidend sind die bildgebenden Verfahren.
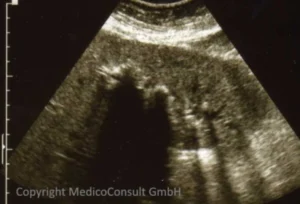
Sonographie: Wenn innerhalb der Leber sonographisch Reflexe mit Schlagschatten zu erkennen sind, kann es sich um lokale Gasansammlungen und / oder intrahepatische Konkremente handeln, z. B. im Rahmen eines Caroli-Syndroms. Auch nach einer ERC mit Papillotomie können solche Reflexe durch aufsteigende Gase aus dem Zwölffingerdarm (Aerobilie) zustande kommen.
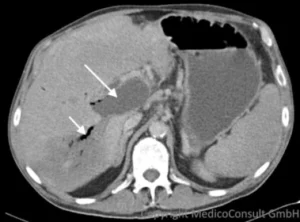
Zum CT-Bild: Erweiterung eines in der Leber zentral gelegenen Gallenwegsastes (langer Pfeil). Nach Einlage eines Stents zur Drainage (in dieser Schnittebene nicht erkennbar) kam es zu einem Abfluss entzündlicher Galle und (erwartbar) zu einer Aerobilie (Gase aus dem Darm in Gallenwegen, kurzer Pfeil).
Labor
In der akuten Entzündungsphase findet man eine Erhöhung folgender Parameter: alkalische Phosphatase und gamma-Glutamyltranspeptidase (GGT) i.S., weiße Blutkörperchen (Leukozytose) und
Entzündungsparameter.
Da die Cholangitis beim Caroli-Syndrom oft nur auf einen Teil der Gallenwege beschränkt ist und die anderen Teile funktionsfähig bleiben, kommt es selten zu einer Gelbsucht.
MRCP / ERCP
Über eine MRCP gelingt der Nachweis von Aussackungen eines Astbereichs im intrahepatischen Gallengangsystems und ggf. dort befindlicher Gallensteine. Peribiliäre Zysten, die manchmal als Differenzialdiagnosen in Betracht kommen, lassen sich jedoch nicht gut differenzieren. 4 5
Das MRT ist in der Lage, bereits vorgeburtlich die Diagnose einer Caroli-Anomalie zu stellen. Dies kann indiziert sein, wenn bei einer vorgeburtliche Ultraschalluntersuchung andere, leichter erkennbare Anomalien, wie die von (häufig assoziierten) Zystennieren, erkennbar sind, die genauer geklärt werden sollen. 3
Therapie
Antibiotika: Sie sind eine Erstmaßnahme bei einer bakteriellen bzw. eitrigen Cholangitis;
Versuch der endoskopischen Steinentfernung: Sie kann als überbrückende Maßnahme bis zu einer chirurgischen Behandlung eingesetzt werden und helfen, eine lokale eitrige Entzündung zu beherrschen. Sie erfolgt durch eine ERC. Voraussetzung ist eine Erreichbarkeit durch ERC-gesteuerte Gallenwegskatheter. 6 7.
Chirurgische Sanierung: Segmentresektion der Leber mit Entfernung der deformierten und erkrankten Gallengänge. Das Langzeitergebnis ist laut Mitteilung eines Zentrums sehr gut. Folgende Eingriffe wurden ausgewertet: linksseitige Lobektomie in 11 Fällen, linksseitige Hepatektomie in 8 Fällen, rechtsseitige Hepatektomie in 3 Fällen, Subsegmentresektion in 3 Fällen. Anlage einer biliodigestiven Anastomose in 7 Fällen. 8
Lebertransplantation: Sie gilt als als ultima ratio, wenn eine Segmentresektion nicht möglich ist. 9 10
→ Auf facebook informieren wir Sie über Neues und Interessantes!
→ Verwalten Sie Ihre Laborwerte mit der Labor-App Blutwerte PRO – mit Lexikonfunktion.
Verweise
Weiteres
- HPB Surg. 1999;11(4):271-6; discussion 276-7.[↩]
- HPB (Oxford). 2022 Feb;24(2):267-276. DOI: 10.1016/j.hpb.2021.06.423[↩]
- Radiol Case Rep. 2018 Nov 26;14(2):265-268. doi: 10.1016/j.radcr.2018.11.006.[↩][↩]
- Int J Surg Pathol. 2005 Oct;13(4):379-82.[↩]
- Korean J Hepatobiliary Pancreat Surg. 2013 Aug;17(3):131-4. doi: 10.14701/kjhbps.2013.17.3.131.[↩]
- Eur J Gastroenterol Hepatol. 1998 Feb;10(2):109-12.[↩]
- Endoscopy. 1998 Aug;30(6):559-63.[↩]
- Biosci Trends. 2018 Sep 19;12(4):426-431. doi: 10.5582/bst.2018.01162.[↩]
- ISRN Surg. 2011;2011:106487. doi: 10.5402/2011/106487. Epub 2011 Apr 27.[↩]
- Clin Transplant. 2016 Jan;30(1):3-9. doi: 10.1111/ctr.12640. [↩]
- Cureus. 2017 Sep 20;9(9):e1701. doi: 10.7759/cureus.1701.[↩]
- J Pediatr Surg. 2011 Aug;46(8):1638-41. doi: 10.1016/j.jpedsurg.2011.04.011.[↩]
- Front Pediatr. 2022 Aug 4;10:903285. doi: 10.3389/fped.2[↩]